Choroba Hashimoto: jakie są jej objawy i jak ją leczyć?

Potrzebujesz recepty, zwolnienia lub konsultacji lekarskiej?
Zamów terazChoroba Hashimoto to najczęstsze autoimmunologiczne zapalenie tarczycy prowadzące do stopniowego rozwoju niedoczynności tarczycy. W przebiegu schorzenia układ odpornościowy atakuje komórki tarczycy, powodując ich uszkodzenie i zaburzenia produkcji hormonów. Objawy rozwijają się powoli i często są niespecyficzne, dlatego rozpoznanie wymaga badań laboratoryjnych i obrazowych.
- Choroba ma podłoże autoimmunologiczne i prowadzi do trwałego uszkodzenia tarczycy
- Najczęściej skutkuje niedoczynnością tarczycy z podwyższonym TSH
- Leczeniem z wyboru jest suplementacja lewotyroksyną
- Regularna kontrola u endokrynologa pozwala zapobiegać powikłaniom
Zobacz też: Jak rozpoznać chorobę autoimmunologiczną – rola układu odpornościowego
Czym jest Autoimmunologiczne zapalenie tarczycy w przebiegu Choroba Hashimoto?
Autoimmunologiczne zapalenie tarczycy w przebiegu choroby Hashimoto to przewlekły proces zapalny, w którym układ odpornościowy wytwarza przeciwciała przeciwko komórkom tarczycy.
Mechanizm choroby polega na produkcji przeciwciał anty-TPO oraz innych autoprzeciwciał, które prowadzą do stopniowej destrukcji miąższu gruczołu. W efekcie zmniejsza się zdolność do syntezy hormonów tarczycy, co prowadzi do niedoczynności tarczycy.
Badania opublikowane w „The Lancet Diabetes & Endocrinology” wskazują, że czynniki genetyczne i środowiskowe, w tym przewlekły stres, mogą modulować aktywność układu immunologicznego i wpływać na rozwój choroby.
Jak rozwija się Niedoczynność tarczycy i jakie daje objawy?
Niedoczynność tarczycy rozwija się w wyniku postępującego uszkodzenia tarczycy i zmniejszonej produkcji hormonów fT4 oraz fT3.
W badaniach laboratoryjnych obserwuje się podwyższone TSH jako wyraz kompensacyjnej stymulacji gruczołu. Objawy narastają stopniowo i obejmują przewlekłe zmęczenie, wzrost masy ciała, uczucie zimna oraz suchą skórę.
Do innych możliwych objawów należą:
- Wypadanie włosów
- Senność
- Problemy z koncentracją
- Wahania nastroju
- Zaparcia
- Zaburzenia miesiączkowania
- Problemy z płodnością
- Bóle mięśni i stawów
W bardziej zaawansowanych przypadkach mogą pojawić się bradykardia, obrzęki oraz wole tarczycy.
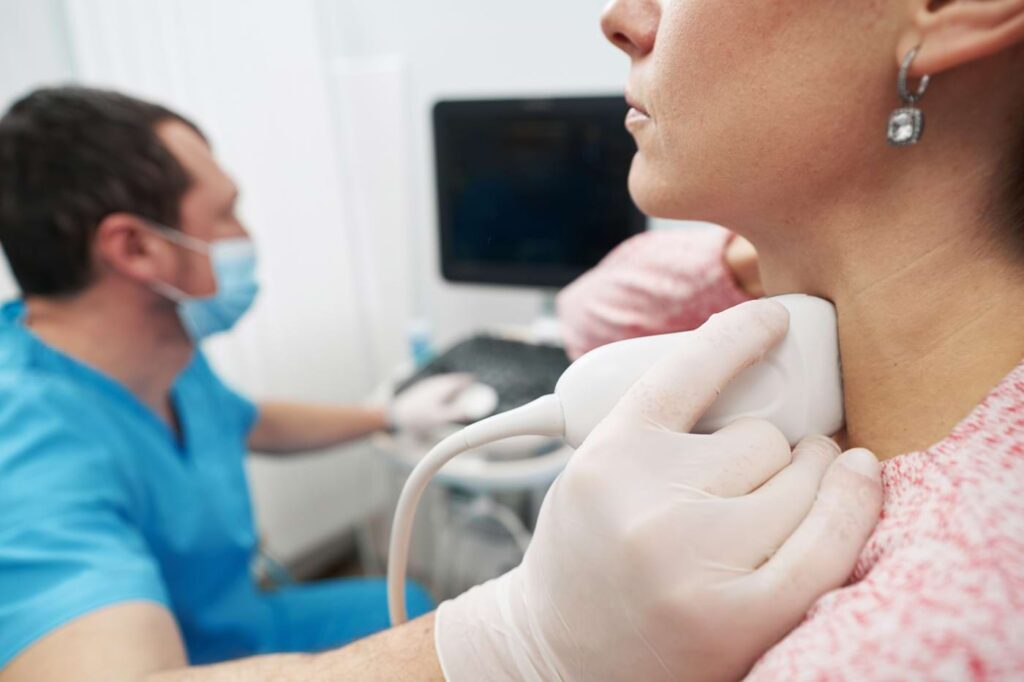
Jak wygląda diagnostyka i rola badań laboratoryjnych?
Rozpoznanie opiera się na połączeniu obrazu klinicznego z badaniami laboratoryjnymi i USG tarczycy.
Podstawowe znaczenie ma oznaczenie TSH, fT4 oraz przeciwciał anty-TPO. Wysokie miano autoprzeciwciał potwierdza autoimmunologiczne podłoże choroby. USG tarczycy często wykazuje niejednorodną, hipoechogeniczną strukturę gruczołu, typową dla przewlekłego zapalenia.
Regularne monitorowanie parametrów hormonalnych pozwala dostosować leczenie i ocenić skuteczność terapii.
Na czym polega leczenie i kiedy potrzebna jest konsultacja specjalisty?
Leczenie polega na uzupełnianiu niedoboru hormonów tarczycy poprzez stosowanie lewotyroksyny.
Dawkowanie ustala endokrynolog na podstawie poziomu TSH, masy ciała i stanu klinicznego pacjenta. Celem terapii jest utrzymanie TSH w zakresie referencyjnym oraz ustąpienie objawów niedoczynności.
W wybranych przypadkach analizuje się poziom witaminy D3 oraz selenu, ponieważ ich niedobory mogą współwystępować z chorobą autoimmunologiczną, choć suplementacja powinna być uzasadniona laboratoryjnie.
Badania kliniczne potwierdzają, że prawidłowo prowadzona terapia hormonalna skutecznie normalizuje metabolizm i poprawia jakość życia pacjentów.
Q&A
Czy choroba Hashimoto jest uleczalna?
Nie, jest to choroba przewlekła, ale odpowiednie leczenie pozwala kontrolować objawy.
Jak często należy badać TSH?
Zwykle co 6–12 miesięcy lub częściej w trakcie modyfikacji dawki leku.
Czy Hashimoto zawsze prowadzi do niedoczynności tarczycy?
W większości przypadków tak, choć tempo rozwoju może być różne.
Czy dieta może zastąpić leczenie hormonalne?
Nie, leczenie lewotyroksyną jest podstawą terapii, a dieta ma charakter wspomagający.
Źródła:
- Caturegli P. et al., Hashimoto thyroiditis: clinical and diagnostic criteria. The Lancet Diabetes & Endocrinology.
- American Thyroid Association Guidelines for Hypothyroidism Management.
- BMJ Best Practice, Autoimmune thyroiditis – diagnosis and treatment.
- Vanderpump M.P.J., Epidemiology of thyroid disorders. Clinical Endocrinology.